過敏性腸症候群(irritable bowel syndromeの頭文字をとって「IBS」)は、お腹の痛みや調子がわるく、便秘や下痢などのお通じの異常(排便回数や便の形の異常)が数ヵ月以上続く状態のときに最も考えられる病気です。
大腸に腫瘍や炎症などの病気がないことが前提になります。
およそ10%程度の人がこの病気であるといわれている、よくある病気です。女性のほうが多く、年齢とともに減ってくることがわかっています。命に関わる病気ではありませんが、お腹の痛み、便秘・下痢、不安などの症状のために日常生活に支障をきたすことが少なくありません。
過敏性腸症候群の診断基準(ローマⅢ基準)
• 最近3ヵ月の間に、月に3日以上にわたってお腹の痛みや不快感が繰り返し起こり、
下記の2項目以上の特徴を示す
1)排便によって症状がやわらぐ
2)症状とともに排便の回数が変わる(増えたり減ったりする)
3)症状とともに便の形状(外観)が変わる(柔らかくなったり硬くなったりする)。
過敏性腸症候群の原因
腸は不要なものを便として体の外に排泄してくれます。そのためには、食べ物を肛門方向に移動させるための腸の収縮運動と腸の変化を感じとる知覚機能が必要です。運動や知覚は脳と腸の間の情報交換により制御されています。ストレスによって不安状態になると、腸の収縮運動が激しくなり、また、痛みを感じやすい知覚過敏状態になります。この状態が強いことが過敏性腸症候群の特徴です。実際に、大腸に風船を入れて膨らませて刺激すると、健康な人は強く刺激しないと腹痛を感じないのに対し、IBSの患者さんでは弱い刺激で腹痛が起こってしまいます。
細菌やウイルスによる感染性腸炎にかかった場合、回復後にIBSになりやすいことが知られています。
感染によって腸に炎症が起き、腸の粘膜が弱くなるだけではなく、私たちの腸にいる腸内細菌の変化も加わり、運動と知覚機能が敏感になるためです。
過敏性腸症候群の分類
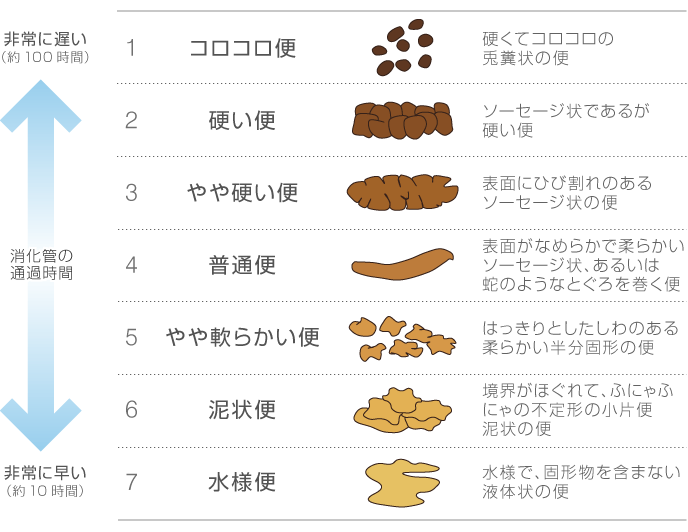
IBSの患者さんでは便秘がちになる方から下痢を起こしやすくなる方までさまざまなタイプがあり、これらはブリストル便形状尺度という評価スケールを用いて、
便の形状と頻度から「便秘型」、「下痢型」、「混合型」、「分類不能型」の4つの型に分けられます。
便秘型の患者さんではブリストル便形状尺度のタイプ1・2、下痢型ではタイプ6・7の便が多く、混合型では両方のタイプの便が同じような頻度で起こります。また分類不能型ではタイプ3~5の便が主体となります。4つの型の違いにより症状も異なり、便秘型の患者さんはストレスを感じると便秘がひどくなります。一方、下痢型の患者さんは緊張するとお腹が痛くなったり、下痢が生じます。混合型の患者さんは下痢をしたり便秘をしたり、便通が変動するのが特徴です。
過敏性腸症候群の治療
生活習慣の改善が重要です。
3食を規則的にとり、暴飲暴食、夜間の大食を避け、食事バランスに注意したうえで、ストレスを溜めず、睡眠、休養を十分にとるように心がけてください。刺激物、高脂肪の食べもの、アルコールは控えてください。
生活習慣を改善しても症状がよくならない場合は、次にお薬による治療を行います。薬物療法で最初に用いるお薬としては、消化管機能調節薬と呼ばれる腸の運動を整える薬や、プロバイオティクス(ビフィズス菌や乳酸菌など生体にとって有用な菌の製剤)、あるいは高分子重合体といわれる水分を吸収し便の水分バランスを調整する薬があります。これらのお薬は下痢症状が中心の方、便秘症状が中心の方のどちらにも用いられます。
下痢型の方には腸の運動異常を改善させるセロトニン3受容体拮抗薬(ラモセトロン塩酸塩)、また便秘型の方には便を柔らかくする薬も用いられます。また下痢に対しては止痢薬、お腹の痛みには抗コリン薬、便秘に対しては下剤も補助的、頓服的に使用されます。
便秘型にはセロトニン4受容体刺激薬(モサプリドクエン酸)という、腸の動きを活発にするお薬を使用することが勧められています。下痢型にはロペラミド塩酸塩などの止痢薬を用います。また漢方薬を使用することも勧められています。漢方薬は古くから使われている生薬を組み合わせたもので、経験的に有効であることがわかっています。腹痛の改善には桂枝加芍薬湯、便秘型に対し大建中湯が広く用いられています。さらにIBSの原因の一つとして食物アレルギーがあげられており、アレルギー除去食や抗アレルギー薬も有効です。
うつ症状が強い場合、腹痛を和らげる作用がある抗うつ薬を用いますが、通常よりも少ない量で効果がみられることが多いようです。三環系抗うつ薬と選択的セロトニン再取り込み阻害薬が有効です。不安が強い場合はベンゾジアゼピン系抗不安薬を用いることもあります。ただし、抗不安薬は依存性の問題もあり長期間の使用は慎重に行います。

